PNO - 1 nhóm chuyên gia đã thử nghiệm sử dụng các tế bào biến đổi gen để điều trị bệnh đa u tủy xương và nhận được kết quả rất khả quan.
| Chia sẻ bài viết: |

Thực phẩm siêu chế biến đang bào mòn trí tuệ người dùng

Suy giảm sức khỏe trước tuổi nghỉ hưu lan rộng toàn cầu

Trẻ em nông thôn dễ trầm cảm hơn trẻ thành thị
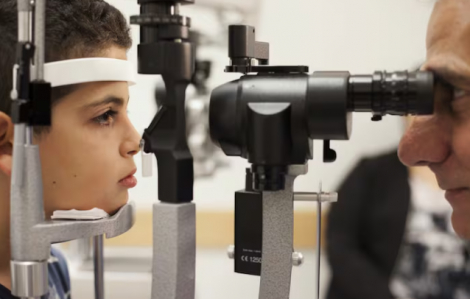
'Oscar khoa học' vinh danh liệu pháp gen giúp phục hồi thị lực ở người bị mù di truyền
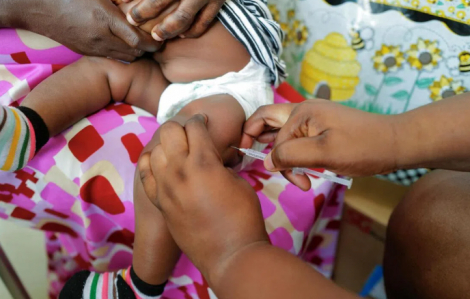
WHO phê duyệt phương pháp điều trị sốt rét đầu tiên dành riêng cho trẻ sơ sinh

Căng thẳng giữa Mỹ và Iran tiếp tục leo thang sau khi Washington tấn công các tàu chở dầu treo cờ Iran tại khu vực eo biển Hormuz.

Giới chức ở nhiều nước trên thế giới đang tìm kiếm hàng chục hành khách đã rời khỏi tàu MV Hondius, nơi khởi nguồn của đợt bùng dịch chết người.

Thay vì những cuộc gặp gỡ đông người hay các buổi networking đầy áp lực, nhiều người trẻ Singapore đang chuyển sang một kiểu kết nối mới.

Ngày 7/5, Tổng thống Iran Masoud Pezeshkian cho biết ông vừa có cuộc gặp kéo dài hơn 2 giờ với Lãnh tụ tối cao Mojtaba Khamenei.

Cuộc xung đột kéo dài tại Lebanon đẩy hơn 3 triệu người vào cảnh bần cùng, khiến họ phải phụ thuộc hoàn toàn vào nguồn viện trợ quốc tế...

Ít nhất 3 người leo núi, trong đó có 2 người nước ngoài, đã thiệt mạng và 10 người khác mất tích sau khi núi lửa Dukono tại Indonesia phun trào.

Chính quyền Tổng thống Donald Trump sắp công khai loạt tài liệu mật liên quan đến UFO và khả năng tồn tại của sự sống ngoài hành tinh.

Tòa án Thương mại Quốc tế Mỹ (USCIT) đã ra phán quyết rằng mức thuế quan toàn cầu 10% do Tổng thống Mỹ Donald Trump áp đặt là bất hợp pháp.

Lệnh ngừng bắn kéo dài 1 tháng giữa Mỹ và Iran đang đứng trước nguy cơ đổ vỡ sau các cuộc đụng độ quân sự mới tại eo biển Hormuz.

Tối 7/5, nhiều tiếng nổ gần eo biển Hormuz, trong lúc Tehran, Washington và các nước khu vực đang thúc đẩy các cuộc tiếp xúc tìm kiếm thỏa thuận giảm căng thẳng.
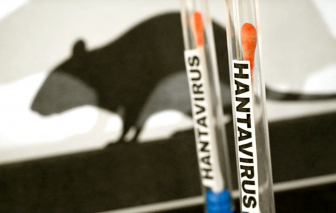
Ổ dịch hantavirus trên tàu du lịch MV Hondius ngoài khơi Cape Verde gây tử vong cho 3 người và nhiều người bệnh nghiêm trọng.

Những chuyến hải trình thú vị dài ngày trên những con tàu du lịch sang trọng và tiện nghi đang trở thành xu hướng nghỉ dưỡng bùng nổ.

Tổ chức Y tế Thế giới (WHO) cảnh báo về sự gia tăng các ca nhiễm hantavirus trên tàu MV Hondius và triển khai nỗ lực truy vết xuyên quốc gia.

Ngày 7/5, theo các nguồn tin và quan chức 2 nước, Mỹ và Iran đang tiến gần tới một thỏa thuận tạm thời nhằm chấm dứt cuộc xung đột hiện nay.

Nghiên cứu mới từ tổ chức Palisade Research (Mỹ) cảnh báo AI hiện đã có khả năng tự sao chép sang các máy tính khác.

Một giáo sư đại học tại Pháp đang gây chú ý khi bị cáo buộc tự tạo ra một giải thưởng quốc tế giống Nobel rồi tổ chức trao giải cho mình.

Hình ảnh những chiếc xe đặc chủng của Nhà Trắng xuất hiện tại Bắc Kinh khiến dư luận thế giới đổ dồn sự chú ý vào chuyến công du sắp tới.
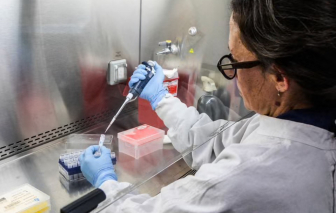
Giới chức y tế Argentina đang truy vết nguồn lây virút Hanta sau khi nước này bị nghi là điểm khởi phát ổ dịch nguy hiểm trên du thuyền MV Hondius.