PNO - Bệnh viện Nhi đồng 1 thực hiện thành công ca ghép thận cho bé trai 14 tuổi, người hiến thận là mẹ của bệnh nhi.
| Chia sẻ bài viết: |

Sau khi hái lá cà độc dược nấu cùng cá khô để ăn, 1 người dân bị nôn ói, nói sảng, ảo giác và kích thích mạnh, phải nhập viện cấp cứu.

Chỉ trong hơn 1 tháng, Bệnh viện Đa khoa khu vực Hướng Hóa (Quảng Trị) đã tiếp nhận 9 trường hợp ngộ độc sau khi ăn ve sầu.
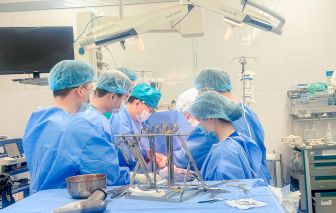
Bệnh viện Thống Nhất đã kích hoạt quy trình báo động đỏ, phẫu thuật khẩn cứu sống nam bệnh nhân bị vết thương xuyên tim nguy kịch, mất lượng máu lớn.

Mỗi người dân sẽ có một hồ sơ sức khỏe điện tử duy nhất, gắn với mã định danh cá nhân, chủ động chăm sóc sức khỏe toàn diện liên tục.
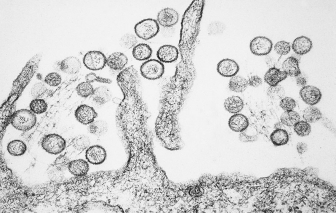
Theo thông tin của WHO, trên tàu du lịch có lịch trình từ Argentina qua Nam Đại Tây Dương, 7 người nghi nhiễm vi rút Hanta, trong đó 3 ca tử vong.

Tối 4/5, Cục An toàn thực phẩm (Bộ Y tế) đã cảnh báo về ản phẩm sữa công thức a2 Platinum Premium dành cho trẻ 0 - 12 tháng tuổi.
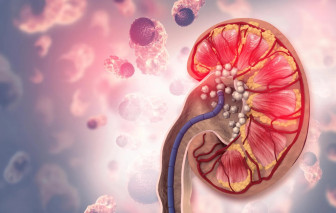
Nghiên cứu mới gây bất ngờ: dù lượng nước nạp vào cơ thể có tăng lên, nhưng tỉ lệ sỏi thận tái phát không hề giảm đi đáng kể...
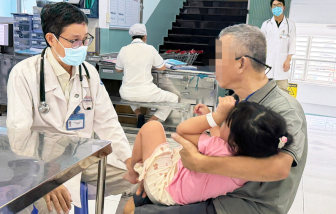
Báo Phụ nữ TPHCM trao đổi với bác sĩ Dư Tuấn Quy - Trưởng khoa Nhiễm - Thần kinh, Bệnh viện Nhi Đồng 1 về cách phòng bệnh não mô cầu.

Sự kết hợp giữa căng thẳng kéo dài và thói quen ăn đêm gây hại gấp đôi cho hệ tiêu hóa, làm tăng đáng kể nguy cơ táo bón và tiêu chảy.

Chỉ trong 3 ngày nghỉ lễ 30/4 - 1/5, Bệnh viện Nhi Trung ương tiếp nhận 4 trẻ nhập viện do đuối nước, vẫn còn tình trạng cấp cứu sai cách.
Các quan chức y tế của Úc xác nhận vi rút bại liệt đã được phát hiện trong hệ thống nước thải tại thành phố Perth.
Một bản đồ mô vú chi tiết nhất từ trước đến nay giúp giải mã lý do tại sao nguy cơ ung thư vú lại tỉ lệ thuận với tuổi tác.

Ngày 1/5, Cục An toàn thực phẩm (Bộ Y tế) có công văn gửi Sở Y tế tỉnh Quảng Trị về vụ nghi ngộ độc thực phẩm xảy ra trên địa bàn.

TPHCM bàn giao cơ sở dôi dư sau sắp xếp cho Bệnh viện Mắt, cụ thể là các cơ sở tại số 56 Bà Huyện Thanh Quan, 299 Điện Biên Phủ.

Tiếp xúc lâu với nắng nóng gay gắt dễ gây say nắng, say nóng. Nếu không xử lý kịp thời, sức khỏe sẽ bị ảnh hưởng nghiêm trọng.
Ngày 30/4, Trung tâm Kiểm soát bệnh tật Gia Lai cho biết đã khoanh vùng, khử khuẩn khu vực ca bệnh Whitmore đầu tiên được ghi nhận trong năm 2026.

Nghiên cứu mới từ Mỹ khẳng định việc duy trì huyết áp tâm thu dưới mức 120 mmHg mang lại lợi ích bảo vệ tim mạch vượt trội.

Trong 7 mẫu được lấy xét nghiệm, có 5 mẫu dương tính với vi khuẩn Salmonella gồm pate, thịt nướng, xúc xích, chà bông và củ cải.