PNO - PNO - Các tựa bài báo như “Thai nhi chết sau 24 giờ chờ đợi”, “Sản phụ đã vỡ ối, bác sĩ vẫn chỉ định sinh tự nhiên” đã làm định hướng sai quan điểm của cả một cộng đồng. Những tiêu đề này sẽ gây ra nhiều hậu quả...
| Chia sẻ bài viết: |

Quá trình chống trả, Khánh đã dùng súng AK bắn về phía lực lượng công an khiến một chiến sĩ công an hy sinh khi làm nhiệm vụ.

Khi mối quan hệ giữa người lớn thiếu ổn định, thường xảy ra mâu thuẫn tài chính, ghen tuông, áp lực dồn nén, đứa trẻ rất dễ trở thành “điểm trút giận”.

Việc ứng dụng công nghệ QR code trong thanh toán hóa đơn tiền nước tại Công ty cổ phần Cấp nước Gia Định là một trong những giải pháp tiêu biểu.

Đại hội là dấu mốc đặc biệt khi lần đầu tiên, hệ thống MTTQ hoạt động theo mô hình tổ chức mới.

TPHCM là nơi hội tụ dòng người lao động di cư từ khắp các vùng miền. Do đó, nhà ở là nền tảng của sự ổn định xã hội.

Nguồn cung nhà ở xã hội hiện tại vẫn còn hạn chế khiến hàng trăm ngàn người lao động ở TPHCM vẫn chật vật tìm chỗ ở ổn định.

Người con chở mẹ già bằng xe máy điện đang lưu thông trên đường ở Hà Tĩnh thì va chạm với ô tô tải khiến cả 2 tử vong thương tâm.

Bí thư Đảng ủy xã Khánh Bình, tỉnh Cà Mau đã chỉ đạo tháo gỡ rào chắn ngang cầu dân sinh của đơn vị xây dựng.

Nói dối có quan hệ rộng và hứa hẹn có thể xin visa du lịch, Nguyễn Thị Hương Dịu đã khiến nhiều giám đốc “sập bẫy”, chiếm đoạt hàng tỉ đồng.

Sau gần 3 năm được chăm sóc, con hổ Đông Dương từng đứng không vững do nặng tới 235kg đã có thể di chuyển linh hoạt.

TPHCM cần thêm sản phẩm du lịch mới tại Cần Giờ nhằm kéo dài thời gian lưu trú, gia tăng chi tiêu và nâng sức cạnh tranh điểm đến.

Sau vài ngày có biểu hiện đau đầu, đau tai, nôn ói, sốt cao, một trẻ mầm non ở Đắk Lắk đã tử vong với chẩn đoán viêm màng não mủ.

Một phụ nữ ở Quảng Trị tử vong nghi do mâu thuẫn tình cảm, công an đang truy bắt nghi phạm là chồng cũ.

Ngày 12/5, Phòng Cảnh sát hình sự Công an TP Cần Thơ cho biết, vừa bắt giữ Hồ Bảo Khanh để điều tra về hành vi “giết người”.
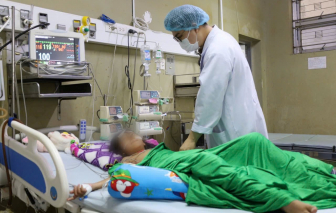
Vào bụi cây với mục đích hù người anh, bé gái 10 tuổi ở Cà Mau không may bị ong vò vẽ đốt hơn 70 vết.

Ngày 12/5, Phòng Cảnh sát kinh tế Công an TP Cần Thơ cho biết, vừa phát hiện Bệnh viện S.I.S xả nước thải có dấu hiệu ô nhiễm ra môi trường.

Thua 0-2 trước Úc ở tứ kết giải U17 nữ châu Á 2026 khiến giấc mơ giành vé tham dự World Cup lần đầu tiên của U17 nữ Việt Nam tan vỡ.

Thành thấy ông Hoàng bị lập biên bản do vi phạm độ cồn nên đã cầm ghế tấn công CSGT để giúp ông Hoàng thoát thân.